講演の記録
ホットフラッシュにもタイプがある
吉田:百村さんのようにホルモン療法の副作用が出ている患者さんに、「それはホルモン療法の副作用の可能性はありますね」と伝えることは多いですけど、ただそれを伝えることで患者さんはどう受け止めるのでしょうか?
百村:そうですね、心療内科にかかるような疾患になったことがなかったですし、がんの告知を受けた時もムリだなと思うところはあったし、今までもつらい事も経験したけれど、でも死にたくなるような気持ちになったことはなくて、どこかでこの状況に診断をつけて欲しいと思っていたかも知れないです。
ホルモン剤のせいかは分からなかったし、いわゆる飲み薬だけなのにこのつらさは何だろうと思っていました。
それに化学療法を経験すると痛みの感覚がおかしくなっていて、まぁあの時の痛みに比べれば我慢は出来るって思い込んでしまう。
ただ、日々ペットボトルのキャップも開けられないような生活や、仕事の作業に支障をきたすような症状が続いて、これは何だろうと思っていたので、副作用と言われた時は「あぁそうなんだ」と素直に思いました。
主治医には「そういう人もいるから想定の範囲内です」って言われたけれど、自分には死にたくなるほどの気持ちを抱えて暮らすのはつらくて、院内にある精神腫瘍科を紹介していただきそちらに数回受診しました。
吉田:僕らは副作用の出現についてはやっぱり想定の範囲内って思っちゃうし、そう言ってしまうけれど、患者さんにとってはすべてが初めてのことですよね。
その症状や反応が自分だけじゃないと患者さんに伝えて、自分の中だけで抱えないようにしてもらえるようになるきっかけの言葉なのかなと思っていたんですけど、実は決してそうではないんですね。
百村:つらい思いをしていることも、主治医にこんなこと言っていいのかな?と悩んでいました。
吉田:ホルモン療法の副作用って添付文書をみるとたくさん書いてあるじゃないですか。
化学療法に比べると、って僕らの中でも思ってしまうし、おそらく患者さんもそのように思ってしまいますよね。想定内の副作用ならまだ治療継続できるかな、とか。
でも、そういうつらい感情を押し殺して治療を進めてしまうのもホルモン療法の副作用の一つなのかもって、今のお話を聞いて思いました。そして、その感情にどうやったら気付くことが出来るのか。
谷澤:自分が抱えるつらさをどこまで誰に言っていいのかという判断基準が患者さんによって違いますよね。
自分の中で些細と感じる不安や心配でも誰かに話すことで軽減されることはたくさんあると思います。
原田:抗がん剤の時は外来化学療法室の薬剤師が副作用に対しても詳しい説明をしてくれたと思うのですが、ホルモン療法に変わって院外の薬局に行ったときは副作用について薬剤師は説明してくれていないですか?
百村:それが、更年期症状ってひと言で片付けられるというか。分かるのだけれど、ホットフラッシュがこんなにつらいと思わなかったし、症状もワッと出るまえに少し寒くなったり。
急に汗が噴き出してきたりすると、周りの人もびっくりして心配されてしまいます。薬の副作用とは中々言えなくて、年のせいですかねと言って誤魔化すのですが、そういったひとつひとつの症状について詳しく説明を受けたかというと、化学療法ほどは受けていないです。
原田:副作用の説明については、致死的・重篤なものに関しては十分に時間をかけて、というふうに考えているかもしれないです。
例えば、抗がん剤では好中球が減少しての致死的な感染症っていうのはあるけれど、ホルモン剤の副作用の重さは人それぞれ違うでしょうけれど、命に関わるものはないと認識している節があるのかも。
百村:私もそうで、命に関わるほどではないとは思っていました。
思っているけど、では生活してて幸せに生きられるか?というと少し不便だなと感じます。
原田:でもツライですよね。患者さんがツライと言い出せるように我々も対応しなくてはと思いました。
吉田:
板倉:そうですね。ホルモン療法ってホルモンが働かなくなるんですけど、それによっていっぱい症状がでるのを、僕は総括してこう話しています。
「女性ホルモンというのは、女性を元気にする。女性が今まで出来たことを維持するためのホルモンだから、それがなくなっちゃうと元気もなくなっちゃうし、今まで出来たことが出来なくなるってことが起こってくるよ。症状自体は人によってそれぞれになってくるから、一緒に見つけて一緒に考えて行きましょう」 と。
一同:すごいわかり易い!!!
百村:そうです!今まで当たり前に出来たことが出来ないことが苦痛です!心配して欲しい訳ではなくて、生活のしづらさがあるのは分かって欲しいなと思います。
谷澤:更年期障害と同じと一括りにされてしまいますけれど、その症状に対応する漢方処方があるのでしょうか?
板倉:症状で選択というのではなくて、身体の中でホルモンが脱落することで病体は本来と違う状態になっているから、そこにどういうことが起こっているのかというのを診て、そこで不足している部分は補って、過剰な部分は減らしていってバランス調整をしてあげるっていうのが漢方の治療になっていきます。
谷澤:乳がん治療のために女性ホルモンを抑制しているのに、女性ホルモンが不足したことで出る症状をどうやって補うのですか?
板倉:そうですね、乳がんの患者さんには女性ホルモンを補うってことは出来ないですよね。女性ホルモン自体を補ってしまうと乳がんが再発しちゃうので、違う部分からアプローチして女性ホルモンがやっていたことを代わりにやってあげるのです。 板倉:
* * * * * *
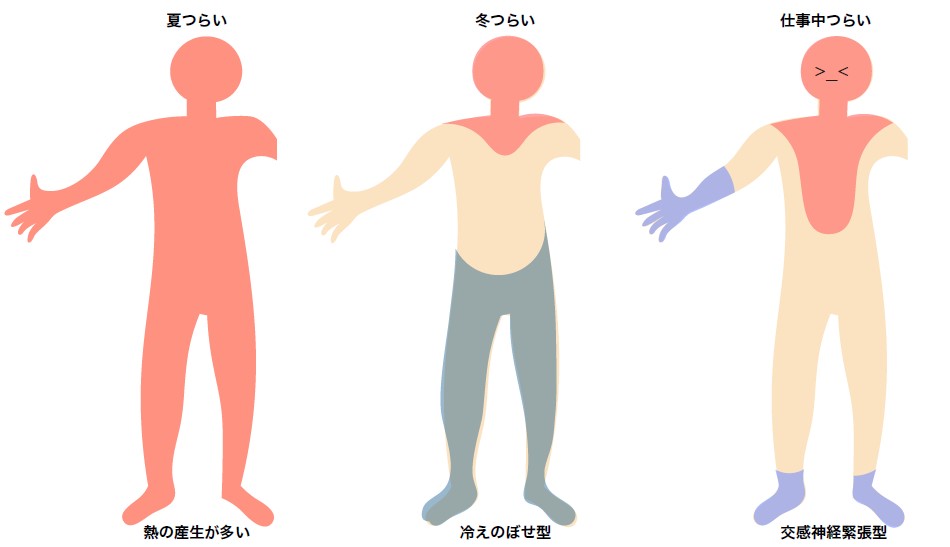
ホットフラッシュがある時に、どういう風に熱が出ているのかを、東洋医学ではこんな風な見方をしています。
◆ 熱の産生が多いタイプ ◆ 冷えのぼせ型 大まかにこういう3つに分けてあげて、他にももう少し細かく見ていき、よりどの漢方が合うかっていうのを選んでいく感じになります。 交感神経が緊張してると戦闘態勢なので精神も筋肉も緊張状態になる。そして身体の中心の血流を増加すると。一方、交感神経は血管をと言って、ぎゅっと締めるんだけど、ずっと締めているわけじゃなくて、緊張が切れるとゆるんで、また締めてを繰り返す。 普通血流というのは真っすぐスムーズに流れているはずが、ガッガッガと振り絞られたみたいになるから血流が悪くなっちゃうんですね。あとは交感神経が緊張していると副交感神経が抑制されるので、腸ぜん動運動が低下してしまう。 中枢の血流が増加すると胸や首から上に熱がこもって。筋肉が緊張するから首肩回りがガチガチになって精神も緊張しちゃう。それで血管が攣縮するので緊張感がすごく強い時だけ手や足が冷たくなっちゃう。それでお腹は常に張った感じで、時には便秘っぽくなってしまったりすることもある。 じゃあ加味逍遙散というのはどういうことをやっているかというと、
全身が熱くなる。足も暑いから夏がつらいですね。
下半身は冷えているんだけれど、顔は熱くなってしまう。のぼせと冷えが狭い範囲に症状がとどまっている場合ですね。混ざっていないお風呂と同じで、下が冷えているほど上の方が熱く感じる。冬になると足の冷えがますます酷くなってしまうので、冬の方がつらいとおっしゃる。
◆ 交感神経緊張型
ホルモンと自律神経は相互に補完し合っているので、ホルモンの症状が落ちてくると、自律神経の症状も落ちてきてしまう。だから自律神経症状で交感神経がすごく緊張してしまう感じになる。
女性ホルモンというのはステロイドホルモンなので身体を元気にしてあげています。
ホルモン療法をするとその元気がなくなってしまうので、ちょっとした刺激に弱くなっちゃう。そうすると弱っているところから、普通の生活をやろうって、なんとかがんばろうと緊張した状態でやらないと今までやれてた生活ができなくなってしまう。だからすごく交感神経が緊張して冷えのぼせになっちゃうパターンです。
今の現代社会では交感神経緊張型が一番多くて、交感神経で手も足も冷えてしまって、上の方が火照る。中心部だけ熱がこもっちゃって熱くなってしまう。
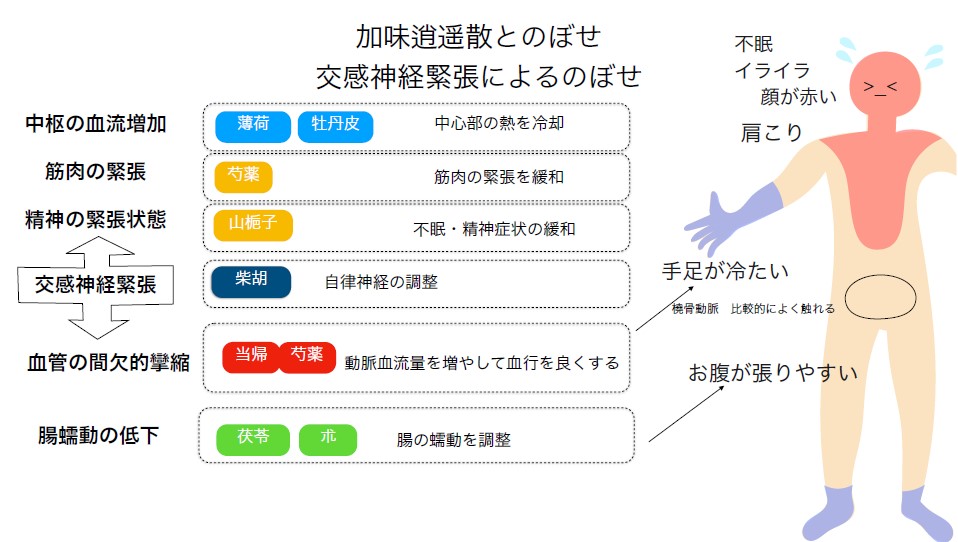
そういうのぼせがある時に一番使われているのは、加味逍遙散(かみしょうようさん)というお薬。これは更年期の症状に使うことが多いです。
柴胡(さいこ)というお薬で自律神経を調整してあげて、山梔子で精神の緊張感を緩和して、芍薬(しゃくやく)で筋肉の緊張を緩和してあげて、薄荷(はっか)はメントールなので熱を取ってあげて、当帰(とうき)、芍薬で血流自体を良くしてあげて体全体にちゃんと血が流れるようにして、血液の不均等がでないようにしてあげます。
茯苓(ぶくりょう)、朮(じゅつ)でお腹の動きを元に戻してあげるって言うように、身体に起こっていることを生薬の共同作業で治るように漢方薬は作られています。
僕ら漢方の専門医というのは、こういう生薬の働きっていうのを全部把握しているんで、体を触ったりしてどこに不調が出ているのか読み込んで、適切な漢方薬をこれはどうですかって提案していきます。
谷澤:不調の一つ一つに対処できるんですね。乳腺科では副作用に対してこのような捉え方は聞かない気がしますがいかがでしょうか?
吉田:対極にあるような言い方で申し訳ないのですが、もちろん副作用を無視するわけではないですし、むしろその点についても十分な配慮をしている訳ですが、乳がんの薬物療法の目的は再発や乳がん死亡を減らすことなので、その点に関して薬が効くのか効かないのかを重視する。そこを証明するのは臨床試験のデータですし、治療方針を考える際にはどちらかというと乳がん患者を「集団」で捉えて出てきたデータをもとに治療をすることになります。
板倉:東洋医学は反対に「個」ですね。その人その人で調整してやっていく。ただ、がんっていう大きな問題を克服していくには、やはり「マス」でやるやり方でないとだめだと思うんです。けれど、それだけじゃどうしても出来ないことを「個」の部分でサポートしていくのが私たちのやることかなと思って診療を行っています。
原田:薬の副作用も個人的な差があり、個々の対応も変わってくるので、漢方を使って支持療法をやっていくのは良いことだと思います。 板倉:
吉田:この症状にはこれという基本のことは非常に「ロジカル」に診療が出来上がっているんだなと感じました。漢方って非常に難しい分野だと思っていたけれど、その症状をすくい上げるのは患者さんとの対話ですよね。
* * * * * *
谷澤:まだ、漢方外来が身近ではない乳がん患者さんがほとんどだと思うんです。その中で副作用をそれは更年期障害と同じだよっていわれると、どうにかしたくて専門医の診断なしに健康食品など、何かしらの補完代替療法を取り入れている患者さんもいるのではないでしょうか?
さらに、補完代替療法をやっているのにも関わらず、61%が主治医に報告していないと言われています。だから、うちみたいにちゃんと専門医が補完代替医療をコントロールしてやっているというのは少なくて、ネットや広告を見て適切・不適切を関係なしに莫大な投資をしてしまっている人がほとんどということです。
僕らも、こういうのを飲んでいるんだけどどうか?と聞かれることがあるのですが、9割以上は無駄や害悪になるものを摂取していることが多くて、すごくもったいないなと思っています。
うちの外来では、こういう補完代替医療を受けている患者さんからの本当にこの補完代替医療に意味があるのか?という相談だけでも受け付けています。それに関して、私は自分が罹患していたら、自分の親だったら、奥さんだったら使うか使わないかというのをお伝えしています。補完代替医療に関心のない先生は、「飲んでも飲まなくてもどっちでもいいんじゃない」と答えたり、「そんなの飲むな」って答えたりするのが多いですが、その二つでは患者さんに届かないんですよね。だから僕は自分だったらという目線で答えるようにしています。
次は『ホルモン剤の服用あれこれ』